Résumés
Résumé
Objectifs En 2008, le plan stratégique du National Institute of Mental Health, a donné naissance au projet Research Domain Criteria (RDoC), un cadre de travail visant à établir des domaines fonctionnels majeurs de la psyché humaine allant du normal au pathologique afin, notamment, de développer une nouvelle méthode de classification des troubles de santé mentale. Le Consortium Signature a été créé en 2009, avec pour objectif de développer une banque de données pouvant notamment contribuer au développement du RDoC, par l’identification de profils, ou signatures, d’une population psychiatrique, en collectant des indicateurs biologiques, psychosociaux et cliniques à des moments critiques de la prise en charge et du suivi des patients visitant les structures de soins de l’Institut universitaire en santé mentale de Montréal (IUSMM). Ici, nous présenterons succinctement les données disponibles et quelques caractéristiques sociodémographiques de notre échantillon, notamment en fonction du diagnostic.
Méthodes En impliquant plus de 80 chercheurs, cliniciens, personnel et le soutien des services institutionnels de l’IUSMM (laboratoire, services informatiques, juridiques et éthique), cette initiative a permis la mise en place d’une banque de données unique au Canada. Les données composant cette biobanque ont été collectées lors de visites d’usagers à l’urgence psychiatrique à l’IUSMM et durant leur suivi en cliniques externes. Un groupe contrôle a aussi été créé, avec le recrutement local de participants, sans historique psychiatrique autodéclarée dans les 5 dernières années et un profil démographique similaire aux patients. Des données psychologiques (p. ex. symptômes dépressifs) et sociodémographiques (p. ex. statut marital) ont été colligées à partir de questionnaires autorapportés. Des données médicales et administratives (p. ex. diagnostic) ont été collectées auprès des psychiatres traitants et du registre électronique de l’hôpital (OACIS). Finalement, des prélèvements de sang, cheveux et salive ont été effectués, puis analysés afin de mesurer de nombreux biomarqueurs. Ici, nous nous intéresserons aux caractéristiques sociodémographiques de la cohorte.
Résultats Entre 2012 et 2020, la Biobanque Signature a recruté 149 participants contrôles et plus de 2172 patients psychiatriques âgés de 17 à 81 ans, dont 2085 ont accepté de remplir les questionnaires, et 1986 ont fait don d’échantillons biologiques. Grâce à ces données, la Biobanque a contribué à plus d’une quarantaine de projets de recherche, de 16 publications scientifiques de journaux internationaux indexés, a permis la validation de 5 questionnaires psychosociaux auprès d’une population psychiatrique ainsi que la création d’un score composite de genre socioculturel. Les patients ayant accepté de participer présentent dans l’ensemble un profil sociodémographique précaire. Les patients ayant un diagnostic de trouble psychotique semblent néanmoins présenter un profil social plus désavantagé sur le plan financier, professionnel et relationnel.
Conclusion La Biobanque Signature est une biobanque unique en Amérique du Nord étudiant les troubles de santé mentale en collectant des données psychosociales et biologiques connexes en contexte d’urgence psychiatrique. Bien que le recrutement soit terminé, la Biobanque continue de s’enrichir en données biologiques, notamment grâce aux analyses des échantillons et à sa participation à des projets d’étude indépendants.
Mots-clés :
- biobanque,
- RDoC,
- HiTOP,
- profil social,
- patients psychiatriques
Abstract
Objectives In 2008, the National Institute of Mental Health (NIMH) published its strategic plan to structure future research aims and objectives including the development of a new method of classifying mental health disorders. This strategic plan gave rise to the Research Domain Criteria (RDoC) project, a framework aimed at establishing major functional domains of the human psyche ranging from normal to pathological. The Signature Consortium was created in 2009 to develop a data bank capable of contributing to the development of RDoC by identifying profiles, or Signatures, of a psychiatric population, collecting biological, psychosocial, and clinical indicators at critical moments in the care and follow-up of patients visiting the care structures of the Institut universitaire en santé mentale de Montréal (IUSMM). Here, we will briefly present the available data and outline some socio-demographic characteristics of our sample, in particular according to diagnosis.
Methods By involving over 80 researchers, clinicians, staff, and the support of the IUSMM’s institutional services (laboratory, IT, legal and ethics departments), this initiative has led to the creation of a unique data bank in Canada. Data for this biobank were collected during patients’ visits to the IUSMM’s psychiatric emergency department and during a follow-up in outpatient clinics. A control group was also created, with local recruitment of participants with no self-reported history of psychiatric hospitalization in the last 5 years, and with similar demographics to the psychiatric cohort. Psychological data (e.g., depressive, and psychotic symptoms scales) and socio-demographic data (e.g., marital status) were gathered from self-reported questionnaires. Medical and administrative data (e.g., treatment and diagnosis) were collected from treating psychiatrists and from the hospital’s electronic registry (OACIS). Blood, hair, and saliva samples were also collected and analyzed to measure numerous biomarkers. Socio-demographic characteristics were compared based on primary diagnosis.
Results Between 2012 and 2020, the Signature Biobank recruited 149 control participants and over 2172 psychiatric patients aged 17 to 81, of whom 2085 agreed to complete questionnaires, and 1986 donated biological samples. Thanks to these data, the Biobank has contributed to over forty research projects, 16 scientific publications in indexed international journals, permitted to validate 5 psychosocial questionnaires for psychiatric inpatients, and was used to create a composite sociocultural gender score. Globally, the participants presented a precarious socio-demographic profile. Patients diagnosed with a psychotic disorder seem to present the most disadvantaged profile regarding financial, professional, and relational dimensions.
Conclusion The Signature Biobank is a unique biobank in North America studying mental health disorders by collecting bio-psycho-social data and associated biospecimens in psychiatric emergency setting. Although recruitment and data collection are completed, the Biobank continues to add biological data through sample analysis and participation in independent study projects.
Keywords:
- biobank,
- RDoC,
- HiTOP,
- social profile,
- psychiatric patients
Corps de l’article
Introduction
Encore à ce jour, les approches principalement utilisées pour poser un diagnostic de trouble de santé mentale sont un regroupement de symptômes observables définis dans le Manuel diagnostique et statistique des troubles mentaux, texte révisé (DSM 5– TR) comme une perturbation cliniquement significative de la cognition, des capacités de régulation émotionnelle ou du comportement reflétant une dysfonction sur le plan psychologique, biologique ou développemental (American Psychiatric Association [APA], 2022). Cette approche ainsi que celle de la Classification internationale des maladies (CIM) est considérée comme catégorielle, car elle est composée de catégories diagnostiques avec lesquelles le profil clinique du patient doit concorder pour poser un diagnostic.
L’approche catégorielle en psychiatrie a reçu un grand nombre de critiques à travers le temps. En effet, une grande hétérogénéité a été identifiée dans de nombreuses catégories diagnostiques (Allsopp et coll., 2019 ; Feczko et coll., 2019), une non-spécificité de nombreux symptômes, mais aussi une évolution des troubles à travers le temps impliquant un changement de diagnostic, enjeu connu et reconnu depuis de nombreuses années (Kendell, 1974). Ces critiques ont notamment été formalisées au sein du plan stratégique du National Institute of Mental Health (NIMH) publié en 2008 (NIMH, 2008). Ce plan stratégique à résulté en la naissance du Research Domain Criteria (RDoC) (Insel et coll., 2010), un nouveau cadre de travail intégratif pour la recherche en psychopathologie, ceci en le divisant en plusieurs domaines (p. ex. systèmes impliqués dans les processus sociaux) eux-mêmes redécoupés en unités d’analyse allant du niveau microscopique (p. ex. molécules impliquées dans l’attachement et l’affiliation) au macroscopique (p. ex. maintenir une proximité avec un autre individu) (Michelini et coll., 2021). Cette approche dimensionnelle permettrait donc de répondre aux enjeux d’hétérogénéité et de similarités observés à travers l’ensemble des catégories de troubles de santé mentale, en développant un nouveau paradigme diagnostic basé sur des données probantes, ainsi que des indicateurs biologiques fiables, tel qu’utilisé dans d’autres branches de la médecine.
Cette critique de l’approche catégorielle contemporaine a aussi incité au développement d’une autre approche, appelée Hierarchical Taxonomy Of Psychopathology (HiTOP) présentée dans un premier article en 2017 par Kotov et collaborateurs (2017), se basant aussi sur une compréhension dimensionnelle de la psychopathologie. Contrairement au RDoC, basé principalement sur les bases neurobiologiques de la psychopathologie, l’approche HiTOP s’appuie principalement sur les signes cliniques, les symptômes, les diagnostics et les comportements des individus (Michelini et coll., 2021), en utilisant des outils déjà disponibles, contrairement au RDoC qui nécessite beaucoup plus de recherche pour devenir une alternative viable aux classifications actuelles. Le HiTOP est donc, comme son nom l’indique, une approche hiérarchique réorganisant les différents symptômes observés dans des facteurs communs sous-jacents indiquant des dimensions allant du plus spécifique au plus large (Kotov et coll., 2017 ; Michelini et coll., 2021). Cette approche distingue traits et symptômes, en incluant la dimension temporelle, les traits faisant référence à des caractéristiques inhérentes de l’individu teintant sa perspective du monde au long cours, alors que les symptômes font référence à une perspective altérée dans un moment isolé seulement (DeYoung et coll., 2022).
Cette émergence de nouveaux paradigmes impliquant une approche dimensionnelle aux troubles de santé mentale a permis une évolution du DSM dans sa 5e édition initiale, ainsi que celle révisée, résultant en une catégorisation alternative de certains troubles, afin d’offrir un diagnostic plus proche de la réalité vécue par les patients diagnostiqués (APA, 2013, 2022). Cet agrandissement de la prise en compte du fonctionnement normal et pathologique des individus, face à l’évolution de la société, fait aussi écho aux différents mouvements visant à mettre en avant la diversité du fonctionnement cérébral des individus incorporée dans le terme parapluie de « neurodiversité » (Mcgee, 2012).
En 2011, le Centre de recherche de l’Institut universitaire en santé mentale de Montréal (CR-IUSMM), en collaboration avec la direction générale de l’IUSMM, et avec le soutien financier de la Fondation de l’IUSMM, a joint le virage du NIMH en amorçant le développement d’une banque de données collectées auprès des usagers de l’urgence de l’IUSMM, le plus grand hôpital psychiatrique du Québec, dans un contexte ou le dérèglement des systèmes psychologiques et biologiques est généralement à son paroxysme. La Biobanque a été nommée « Signature » pour représenter l’étude des différentes signatures biologiques, psychologiques et sociales aux différentes étapes allant du diagnostic, au traitement des patients, en passant par l’hospitalisation.
Le contexte de crise psychiatrique dans lequel les données initiales ont été récoltées constitue un enjeu majeur dans la récolte des données, au vu du questionnement quant à la capacité pour les participants d’offrir un consentement libre et éclairé. Néanmoins, il offre une fenêtre inédite pour étudier les déterminants biologiques et sociaux de la psychopathologie dans sa diversité.
Enfin, la Biobanque Signature, à travers la variété de ses mesures, permet aussi d’aller plus loin que la conception réductionniste des troubles de santé mentale comme étant des désordres du cerveau (Insel et coll., 2010), en prenant en compte de la condition sociale des individus, et la diversité sexuelle et de genre qui sont un des déterminants majeurs de la santé mentale (Alegría et coll., 2018).
Cette richesse de données a déjà résulté en la publication de plusieurs articles scientifiques, notamment sur la validation de questionnaires psychosociaux en langue française et auprès de patients psychiatriques, comme le questionnaire Urgency, Premeditation, Perseverance, Sensation Seeking–Positive Urgency (UPPS-P) portant sur l’impulsivité (Dugré et coll., 2019), le Drug Abuse Screening Test mesurant la consommation de substances (Giguère et coll., 2017), le Life History of aggression mesurant les comportements agressifs au cours de la vie (Dellazizzo et coll., 2017) ou bien encore le World Health Organization Disability Assessment Schedule 2.0 mesurant le fonctionnement global (Hoehne et coll., 2021).
Finalement, la Biobanque est ouverte à toute la communauté scientifique et les chercheurs intéressés sont invités à déposer leurs demandes d’accès auprès du Comité d’accès aux données sur son site web (www.biobanquesignature.ca).
Objectif
L’objectif de cet article est d’offrir une présentation succincte des données disponibles au sein de la Biobanque Signature, ainsi que de présenter les profils sociodémographiques des participants en fonction de leur diagnostic clinique principal à l’entrée de l’urgence.
Méthode
Le projet de la Biobanque Signature a été approuvé en novembre 2012 (projet #2013-103, 2012-009) par les comités locaux d’évaluation scientifique et d’éthique de la recherche de l’Hôpital Louis-H. Lafontaine (rebaptisé en mars 2013, Comité d’éthique de la recherche du CIUSSS de l’Est-de-l’île-de-Montréal, CER-CEMTL). La Biobanque respecte les principes de la Déclaration d’Helsinki pour la recherche sur les participants humains. Tous les participants ont donné leur consentement éclairé, par écrit, avant de participer.
Participants
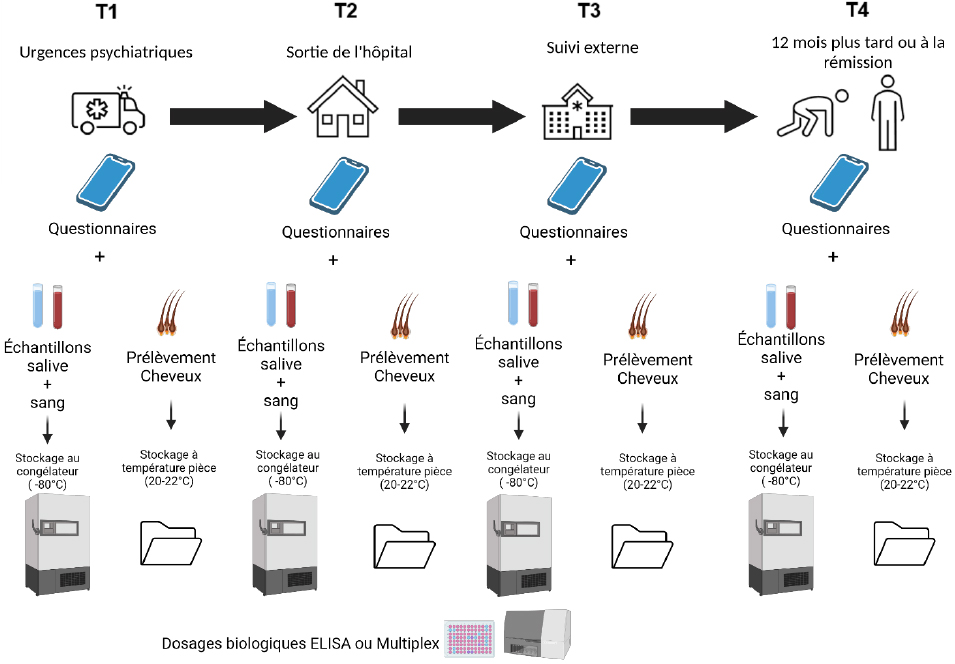
Les patients ont été recrutés à l’admission aux urgences psychiatriques de l’IUSMM. Un psychiatre et une infirmière de recherche ont préalablement vérifié la capacité des patients à fournir un consentement éclairé, en français ou en anglais, avant que le patient soit invité à participer. Ils ont alors répondu à une sélection de questionnaires présentés succinctement plus loin. Certaines informations ont aussi été extraites de leurs dossiers administratifs comme leur diagnostic principal, les éventuelles comorbidités, et le traitement pharmaceutique prescrit. Enfin, les patients ont aussi fait don d’échantillons de salive, de sang et de cheveux. Dans la mesure du possible et du consentement, les mêmes informations et biospécimens ont aussi été récoltés au congé de l’hôpital (T2), puis lors du premier suivi en consultation externe (T3) et finalement lors d’une autre consultation environ 12 mois après le recrutement initial (T4) (voir Schéma 1). Les patients ont été indemnisés à hauteur de 20 CAD par temps de mesure complété.
Le recrutement s’est déroulé de novembre 2012 à mars 2020. Les femmes enceintes furent exclues du recrutement, au vu des changements majeurs qu’implique une grossesse sur de nombreux biomarqueurs. Un total de 3411 patients furent sollicités et 1104 patients (32 %) ont refusé de participer au projet. Ainsi, 2208 patients (65 % du total sollicité) ont signé un formulaire de consentement. Parmi eux, 2107 (95 %) ont répondu aux questionnaires. Enfin, un faible nombre de patients (n = 23, 0,1 %) ont retiré leur consentement et leurs données ont été détruites. Enfin, 2 parcours de soins ont été identifiés au sein des patients. Le parcours A représente un parcours sans réhospitalisation connue, alors que l’autre (B) définit un parcours après une nouvelle hospitalisation à l’IUSMM.
Schéma 1
Représentation visuelle du protocole suivi par les participants à la Biobanque Signature tirée de Kerr et coll. (2024)
Après avoir donné leur consentement à l’urgence (T1), les participants ont répondu à un ensemble de questionnaires et ont offert des échantillons de sang et salive conservés à -80 °C ainsi que des cheveux conservés au noir à température pièce. Ils ont ensuite été invités à suivre la même procédure à 3 autres reprises : à la sortie de l’hôpital (T2), lors du suivi en clinique externe (T3) puis 12 mois après le premier temps de mesure (T4).
Concernant le volet longitudinal, les données de 1 216 patients ont été collectées, au moins une fois, après le recrutement initial. Dix-sept pour cent des personnes invitées à participer au volet longitudinal n’ont finalement pas participé. Enfin, 505 patients ont été réhospitalisés après le recrutement initial, et ont été recontactés pour participer à nouveau au volet B, dans le but d’évaluer les facteurs liés à la réhospitalisation. Parmi les patients réhospitalisés, 4,3 % ont refusé de maintenir leur participation.
Afin d’offrir un point de comparaison avec les patients recrutés, un groupe contrôle ayant un profil sociodémographique similaire a suivi le même protocole. Ce groupe de 149 participants ne devait pas avoir visité un hôpital pour une prise en charge psychiatrique dans les 5 dernières années.
Mesures
Échantillons biologiques et biomarqueurs
La plupart des biospécimens (sang, salive, cheveux) ont été prélevés le matin après une période de jeûne de 12 heures. Les analyses du bilan lipidique et métabolique ont été faites le jour même au laboratoire de l’IUSMM. Les autres analyses ont été réalisées au laboratoire Signature (CR-IUSMM, Montréal, Canada) après extraction du sérum et plasma. Les sérum et plasma sont conservés à -80 °C jusqu’à utilisation.
La salive a été prélevée à l’aide d’un tube Salivette® (Sarstedt, Numbrecht, Allemagne, cat. 51.1534.500) conformément aux instructions du fabricant. Les échantillons ont été ensuite entreposés à -80 °C.
Les cheveux ont été prélevés par l’infirmière de recherche selon une méthode d’autoprélèvement, basée sur la littérature en psychoneuroendocrinologie (Kirschbaum et coll., 2009), puis validée chez les adolescents dans une étude publiée par des membres du Consortium Signature (Ouellet-Morin et coll., 2016). Les échantillons ont été conservés au noir à température ambiante jusqu’à leur analyse.
Comme évoqué plus tôt, la liste des biomarqueurs analysés est disponible sur le site de la Biobanque (https://www.banquesignature.ca/ ) et dans l’article de Kerr et coll. (2024). Cette liste est néanmoins sujette à changements en fonction de l’émergence de nouveaux biomarqueurs d’intérêts. Six grandes catégories de biomarqueurs sont incluses actuellement dans le catalogue de la Biobanque Signature : les marqueurs métaboliques, les marqueurs inflammatoires et immunitaires, les hormones sexuelles et réactives, les marqueurs toxicologiques, ainsi que les neuromodulateurs sanguins. De plus, du matériel génétique (ADN, ARN sanguin) est aussi disponible.
Mesures par questionnaires
Des questionnaires mesurant plusieurs symptômes psychiatriques ont été utilisés, notamment des mesures de symptômes psychotiques (Psychotic Screening Questionnaire [PSQ] ; Psychotic Symptom Rating Scale [PSYRATS]), dépressifs (Patient Health Questionnaire [PHQ-9]), et anxieux (State-Trait Anxiety Inventory [STAI-Y6]) sont disponibles, ainsi que des mesures d’impulsivité (UPPS-P), d’agressivité (Brown-Goodwin History of Aggression [BGHA]) et du risque suicidaire (Suicide Behavior Questionnaire [SBQ-R]). La consommation de substances, d’alcool et de cigarette a aussi été évaluée (Alcohol Use Disorder Identification Test [AUDIT] ; Drug Abuse Screening Test [DAST10] ; questionnaire sur le tabagisme issu de l’Enquête sur la santé dans les collectivités canadiennes [ESCC]). De plus, des mesures concernant les expériences de vie traumatiques (Childhood Experiences of Violence [CEVQ]) ainsi que les habitudes de sommeil (Sleep Habits Questionnaire [SHQ]) sont disponibles. Le détail des mesures offertes est décrit dans 2 articles (Kerr et coll., 2024 ; Lupien et coll., 2017).
Diagnostic psychiatrique et autres données issues des dossiers administratifs
Le diagnostic principal est issu des dossiers administratifs des patients. Il a été établi par le psychiatre examinant le patient lors de son admission et est basé sur la classification du DSM-IV-TR (APA, puis recodé et offert dans la Biobanque selon les codes de la CIM-10 (World Health Organization [WHO], 2004). Les diagnostics précis ont ensuite été regroupés dans leurs catégories principales telles que présentées dans le manuel soit : troubles liés à la consommation de substances, troubles psychotiques, troubles de l’humeur, troubles névrotiques/anxieux, troubles de la personnalité. Une catégorie « autre » a été créée pour regrouper les diagnostics ne rentrant pas dans ces catégories et trop peu nombreux pour créer une catégorie à part entière. De plus, des mesures médicales, comme le traitement, ont été ajoutées au répertoire de données. Finalement, un arrimage avec les données RAMQ a été effectué, permettant l’accès à des données médicales supplémentaires.
Mesures sociodémographiques
Les mesures sociodémographiques choisies sont issues de plusieurs sources, notamment de l’ESCC de 2005 et 2011 et du recensement canadien de 2006 et 2011.
Des mesures concernant l’identité de genre, l’orientation sexuelle et romantique sont disponibles pour un sous-groupe de participants, ainsi qu’un score composite de genre créé afin d’offrir une mesure de genre socioculturel à un plus grand nombre de participants (Cipriani et coll., 2024 ; Cipriani et coll., 2022). Par ailleurs, le fonctionnement général (World Health Organization Disability Schedule Assessment [WHODAS 2.0]) couvrant les activités de la vie quotidienne, les activités de la vie courante et la participation aux activités communautaires a été mesuré, ainsi que des données sur les valeurs spirituelles et la pratique religieuse ont été collectées.
Analyses statistiques
Afin de présenter le profil sociodémographique des patients de la Biobanque Signature en fonction de leurs catégories diagnostiques, nous avons procédé à des analyses de CHI2 pour les variables catégorielles et des ANOVAs pour les variables continues. La statistique du test de Brown-Forsythe a été rapportée au vu de l’absence d’homogénéité de la variance pour plusieurs variables. Le test GT2 de Hochberg a été utilisé pour déterminer les différences significatives entre les groupes. Enfin, le test non paramétrique de Kruskall-Wallis a été utilisé pour comparer le revenu annuel entre les différentes catégories diagnostiques, car cette variable n’était pas distribuée normalement. Les analyses ont été effectuées à l’aide du logiciel SPSS version 29.
Résultats
Au sein de la Biobanque composée de 2085 patients participants, 804 (38,6 %) ont reçu comme diagnostic principal un trouble psychotique, 644 (30,9 %) de trouble de l’humeur, 226 (10,8 %) de trouble de la personnalité, 197 (9,4 %) de trouble anxieux, 173 (8,3 %) de trouble de l’usage de substances et enfin 41 (2 %) un diagnostic autre que ceux susmentionnés (p. ex. tentative de suicide, trouble du comportement alimentaire, trouble neurodégénératif, etc.).
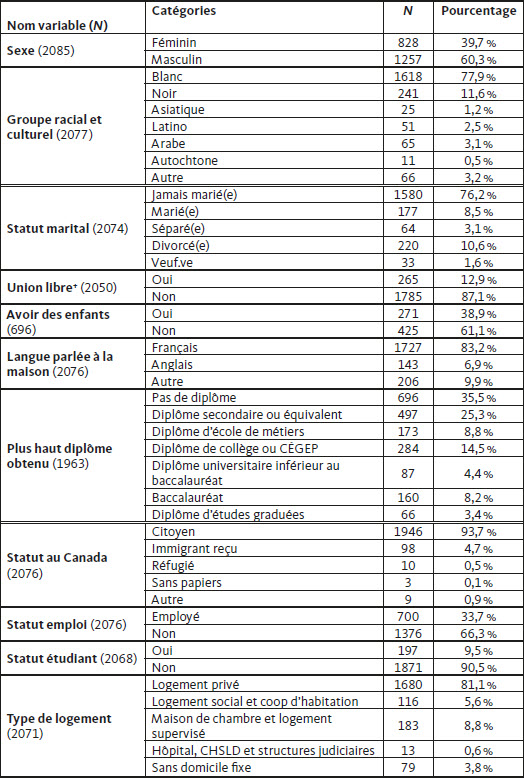
Tableau 1
Distribution du groupe de patients en fonction des catégories sociodémographiques
Note : + = Union libre est défini comme deux personnes vivant ensemble en tant que couple sans être légalement mariées.
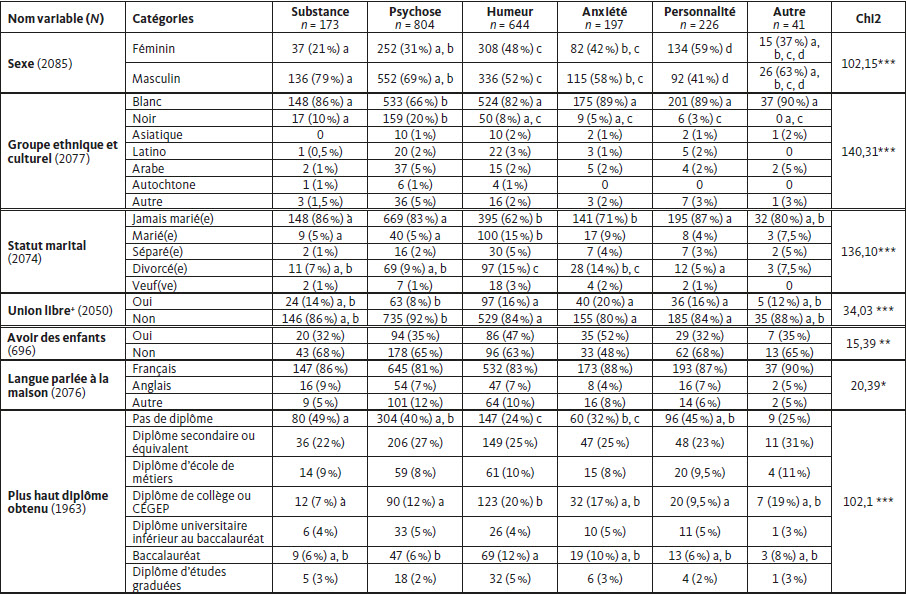
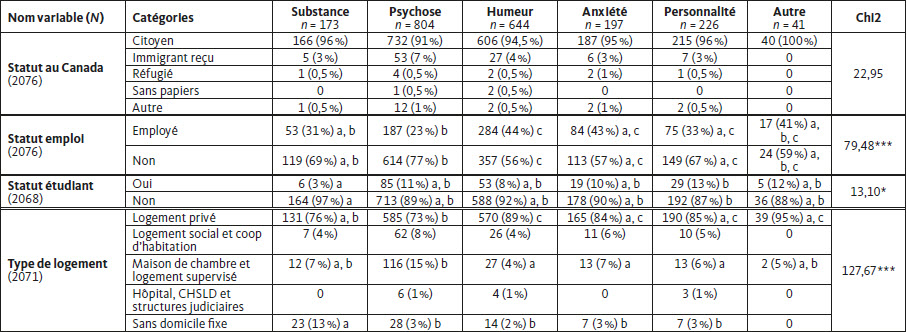
Tableau 2
Comparaisons de plusieurs variables sociodémographiques en fonction des différentes catégories diagnostiques
Note : * = p < 0,05, ** = p < 0,01, *** = p < 0,001. + = Union libre est défini comme 2 personnes vivant ensemble en tant que couple sans être légalement mariées. Les lettres indiquent une distribution similaire entre les groupes. L’absence totale de lettre sur une ligne indique une distribution similaire entre les groupes sur la même ligne.
Le Tableau 2 présente les comparaisons des patients sur les grandes catégories sociodémographiques en fonction des catégories diagnostiques. Dans un premier temps, cet échantillon est majoritairement composé d’hommes (60 %). Les femmes semblent proportionnellement plus représentées dans les troubles de la personnalité (59 %) tandis que les hommes sont plus représentés dans les troubles de l’usage de substances (79 %) et les troubles psychotiques (69 %). En revanche, les troubles de l’humeur et les troubles anxieux semblent être représentés de manière équitable entre les 2 sexes.
Concernant le groupe ethnique et culturel rapporté, cette cohorte est majoritairement blanche (78 %). Les personnes blanches semblent proportionnellement moins représentées dans les troubles psychotiques (66 %). Les différents diagnostics semblent répartis équitablement au sein des autres groupes de race/ethnicité, excepté chez les personnes noires. En effet, il semble que chez ces personnes, les troubles psychotiques sont surreprésentés (20 % contre environ 6 % dans les autres catégories diagnostiques) et les troubles de personnalité y sont sous-représentés (3 % contre environ 10 % dans les autres catégories diagnostiques).
Concernant le statut matrimonial et relationnel, la plupart des participants n’ont jamais été mariés (76 %) et/ou ne sont pas en union libre (87 %). Nous pouvons remarquer une surreprésentation des troubles d’usage de substances (86 %), du trouble psychotique (83 %) et du trouble de la personnalité (87 %) au sein du groupe de personnes n’ayant jamais été mariées. À l’opposée, les personnes diagnostiquées avec un trouble de l’humeur semblent plus souvent être mariées (15 % contre moins de 10 % dans les autres catégories), ou divorcées (15 % contre moins de 10 % dans les autres catégories excepté les troubles anxieux). Les personnes avec un diagnostic de trouble anxieux (20 %), de trouble de l’humeur (16 %) ou de trouble de la personnalité (16 %) semblent plus souvent en union libre que les personnes avec un trouble psychotique (8 %). Enfin, moins de la moitié des participants rapportent être parents (39 %) peu importe le diagnostic, excepté les personnes diagnostiquées avec un trouble anxieux (52 %).
Les participants sont majoritairement citoyens canadiens (94 %) et utilisent principalement le français chez eux (83 %) sans différences notables entre les catégories diagnostiques.
Concernant la diplomation, la plupart des participants n’ont pas de diplôme (35,5 %), ou un diplôme d’études secondaire ou équivalent (25,3 %). Nous pouvons remarquer une surreprésentation des personnes avec un diagnostic de trouble de l’usage de substances (49 %), de trouble psychotique (40 %) et de trouble de la personnalité (45 %) dans la catégorie des personnes n’ayant pas de diplôme. Cependant les personnes avec un diagnostic de trouble de l’humeur et troubles anxieux, semblent plus souvent avoir un diplôme de niveau collégial (20 et 17 % respectivement) ou un baccalauréat universitaire (11 et 10 % respectivement).
La plupart des participants rapportent ne pas avoir d’emploi (66 %) ni être étudiants (90 %). Les personnes ayant un diagnostic de trouble psychotique et de trouble de l’usage de substances sont moins souvent employées (23 et 31 % respectivement) que les personnes ayant un trouble de l’humeur (44 %). Par ailleurs, les personnes ayant un trouble de la personnalité (13 %) semblent plus fréquemment être étudiantes que les personnes ayant un trouble de l’usage de substances (3 %). De plus, la plupart des patients vivent dans un logement privé (81 %), avec une légère surreprésentation des personnes ayant un trouble de l’humeur (89 %). D’un autre côté, les personnes avec un trouble psychotique semblent surreprésentées dans des logements supervisés ou des maisons de chambre que les personnes ayant un autre diagnostic (15 %). Enfin, les personnes diagnostiquées avec un trouble de l’usage de substances sont plus souvent sans domicile fixe que les autres groupes (13 % contre environ 3 %).
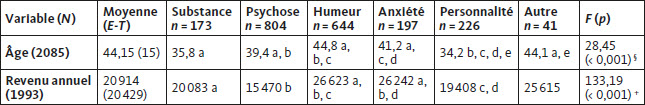
La moyenne d’âge est de 44 ans, dans l’ensemble de l’échantillon. Le Tableau 3 permet de montrer que les personnes diagnostiquées avec un trouble de l’humeur sont significativement plus âgées que dans les autres groupes, excepté les diagnostics « Autres ». Les personnes avec un trouble de l’usage de substances et de la personnalité sont significativement plus jeunes que les autres groupes. Enfin, concernant le revenu annuel brut estimé par les participants, nous pouvons calculer une moyenne de 20 914 $ canadiens par année. Les personnes avec un diagnostic de trouble de l’humeur ou de troubles anxieux rapportent un revenu annuel significativement plus élevé que les autres groupes, excepté la catégorie diagnostique « Autres ».
Tableau 3
Comparaisons de l’âge et du revenu annuel personnel en fonction de la catégorie diagnostique
Note : + = test de Kruskall-Wallis pour distribution non normale. § = test de Brown-Forsythe pour hétérogénéité de la variance. Les lettres indiquent une différence significative avec les autres groupes portant la même lettre au seuil p < 0,05.
Discussion
La Biobanque Signature est née de la collaboration de professionnels de domaines divers de la recherche (clinique, académique, de laboratoire, administratif, juridique, informatique et éthique). Elle a nécessité un travail multidisciplinaire conséquent, sur plusieurs années, impliquant des expertises en psychologie, psychiatrie, sciences biomédicales, biochimie, sociologie, etc. Cette étroite collaboration a permis de développer une banque de données regroupant une riche multitude de variables, menant à des projets de recherche variés et innovants. La Biobanque Signature est un véritable joyau de l’Institut universitaire en santé mentale de Montréal, qui ne commence à être utilisé qu’à une fraction de son plein potentiel.
Après une recherche dans plusieurs répertoires de biobanques (biobanking.org, biobanking.com, ISBER.org), nous n’avons pas trouvé de biobanque ayant collecté des données sociodémographiques, psychologiques, psychiatriques, biologiques et administratives auprès de patients lors de leur visite aux urgences psychiatriques en Amérique du Nord. Nous avons néanmoins identifié une biobanque présentant un profil similaire : The Munich Mental Health Biobank (Kalman et coll., 2022). La Biobanque Signature semble donc unique concernant le type de données disponibles, la variété de troubles mentaux étudiés, la temporalité du recrutement des patients et la quantité de données disponibles en Amérique du Nord.
Condition sociale des participants à la Biobanque Signature
Les résultats présentés dans cet article nous permettent de dépeindre un portrait social intéressant des participants à la Biobanque Signature. Il est important de noter que les participants sont souvent résidents du quartier Hochelaga-Maisonneuve, quartier historiquement défavorisé (Simamonika, 2019). Par conséquent, afin d’offrir une comparaison adéquate, nous comparerons nos résultats au niveau de la province, puis au niveau de la circonscription électorale fédérale d’Hochelaga (nommée Hochelaga ici pour des raisons de simplicité) qui recouvre le quartier d’Hochelaga ainsi que des portions d’autres quartiers adjacents.
Dans un premier temps, nous pouvons remarquer que le revenu moyen brut des participants (20 914 CAD) est significativement inférieur au revenu moyen au Québec, qui est indiqué entre 44 100 CAD et 50 000 CAD de 2012 à 2020 (Statistique Canada, 2023b), même en corrigeant les montants en dollars constants pour refléter l’inflation. Il est aussi inférieur au revenu moyen brut des habitants d’Hochelaga indiqué à 37 054 CAD en 2015 et 46 720 CAD en 2020 (Statistique Canada, 2017, 2023a). Les patients sont moins souvent mariés (8,5 %) ou en union libre (12,9 %) que la moyenne québécoise en 2021 (32,5 % et 23,3 % respectivement) ou que la moyenne d’Hochelaga en 2016 (23,8 % et 19,5 % respectivement) ou en 2021 (22,6 % et 21,8 % respectivement). Les personnes se considérant non blanches sont légèrement surreprésentées (22,1 %) comparativement à la population québécoise (16,1 %), mais sont proportionnellement similaires à celle de la population d’Hochelaga en 2015 (21,7 %) et légèrement inférieure à celle de 2021 (26,1 %)(Statistique Canada, 2017, 2023a). Les participants s’avèrent être plus souvent francophones (83,9 %) que dans l’ensemble de la province (77,5 %) ou dans Hochelaga en 2016 (78,3 %) ou en 2021 (76,5 %). La proportion de citoyens canadiens de notre échantillon (93,7 %) est similaire à celui de la population québécoise (93,8 %) mais plus élevée que dans la population d’Hochelaga en 2016 (90,4 %) ou en 2021 (87,2 %) (Statistique Canada, 2017, 2023a). Les patients de la Biobanque Signature ont moins souvent obtenu un diplôme postsecondaire (39,5 %) que la population québécoise (60,4 %) et celle d’Hochelaga en 2016 (61,8 %) et 2021 (66,5 %). Ils sont aussi surreprésentés dans la catégorie « aucun diplôme » (35,5 %) comparativement à la population québécoise (18,2 %) et la population d’Hochelaga en 2016 (18,7 %) et 2021 (15,4 %). Enfin, ils sont significativement moins souvent employés (33,7 %) que la population québécoise (64,1 %) et la population d’Hochelaga en 2016 (58,9 %) et 2021 (60,8 %) (Statistique Canada, 2017, 2023a).
Nous pouvons aussi identifier un profil social en fonction de la catégorie diagnostique. Les patients ayant reçu un diagnostic de trouble psychotique semblent les plus désavantagés. En effet, ils présentent un revenu annuel plus faible, une plus grande prédominance du célibat, un niveau scolaire plus faible et un taux d’emploi moins important. D’un autre côté, les patients avec un diagnostic de trouble de l’humeur ou un trouble anxieux semblent s’en sortir mieux socialement avec un salaire plus élevé que les autres catégories, et une plus grande proportion de relation en couple ainsi qu’un plus grand accomplissement scolaire pour les personnes avec un trouble de l’humeur. Ces résultats sont cohérents avec la littérature actuelle identifiant un moins grand accomplissement social (Velthorst et coll., 2017) et scolaire (Crossley et coll., 2022) chez les patients avec un trouble psychotique. Il est néanmoins important de noter que la plupart des troubles de santé mentale sont caractérisés par des difficultés sur le plan social et socioéconomique, que ce soit les troubles psychotiques comme évoqués plus tôt, les troubles de l’humeur (D’cruz et Chaturvedi, 2022), les troubles anxieux (Leray et coll., 2011) et les troubles de l’usage de substances (Grant et coll., 2009).
Diagnostic de schizophrénie et représentation raciale
Un autre point saillant concernant le diagnostic de schizophrénie/trouble psychotique est la surreprésentation des personnes se définissant comme noires dans notre échantillon, fait aussi identifié dans plusieurs études aux États-Unis et au Canada (Cohen et Marino, 2013 ; Faber et coll., 2023 ; Schwartz et Blankenship, 2014). En effet, les personnes noires ont 3 à 4 fois plus de chances de recevoir un diagnostic de schizophrénie que les personnes blanches (Schwartz et Blankenship, 2014).
Plusieurs pistes ont été identifiées comme pouvant expliquer l’émergence de la schizophrénie. Ces pistes sont d’ordre biologique (p. ex. variabilité génétique, activité immunitaire anormale [Ermakov et coll., 2022 ; Gejman et coll., 2010 ; Tandon et coll., 2008]) et psychosocial (p. ex. trauma à l’enfance, vivre en contexte urbain, statut socioéconomique, etc. [Jester et coll., 2023]).
La dimension sociale semble être au coeur de la surreprésentation des personnes noires en schizophrénie à travers la superposition de plusieurs facteurs de risque (Faber et coll., 2023). En effet, la pauvreté est plus commune dans cette tranche de la population, résultant en des conditions de vie plus précaires (p. ex. vie dans des quartiers urbains défavorisés, accès plus difficile à l’emploi) augmentant le niveau de stress environnemental (Faber et coll., 2023). Par ailleurs, la dimension culturelle est aussi majeure, avec un manque de confiance des personnes racisées envers le corps soignant, dû aux expériences de discrimination vécues par ces personnes, résultant en une paranoïa pouvant être interprétée comme cliniquement significative (Faber et coll., 2023). De l’autre côté, un manque de connaissances culturelles de la part du corps soignant, pouvant biaiser l’interprétation de signes culturellement adaptés dans la communauté d’origine du patient (p. ex. rôle et présence de croyances religieuses plus accentuées) comme étant cliniquement significatifs, ainsi qu’un éventuel biais implicite inconscient raciste pouvant limiter l’accès à certains soins et traitements (Faber et coll., 2023). Elle s’ancre aussi dans la question historique de l’utilisation des diagnostics psychiatriques comme outil politique de disqualification des revendications de droits venant de minorités ethniques ou d’opposants politiques (exemple de la schizophrénie torpide utilisée en URSS pour interner des opposants politiques) (Faber et coll., 2023 ; Jargin, 2011 ; Sfera, 2013).
Condition sociale et déterminants sociaux de la santé
L’identification d’un profil social désavantagé des patients inclus dans la Biobanque Signature questionne sur le rôle des déterminants sociaux de la santé mentale. Cette question, somme toute ancienne, reste centrale pour expliquer l’émergence et le cours des troubles de santé mentale. En restant sur l’exemple de la schizophrénie, comme présenté plus tôt, il existe un ensemble de facteurs sociaux et psychosociaux liés à l’émergence de la pathologie. Bien que l’hypothèse de la causalité sociale (résumée succinctement comme le fait que la psychopathologie émerge de la condition sociale défavorisée des individus) ne soit plus la plus privilégiée dans le cadre de la schizophrénie au profit de l’hypothèse de dérive sociale (indiquant que le statut défavorisé des patients est dû à l’émergence de la maladie l’empêchant de se développer à son plein potentiel ou lui faisant perdre son assise sociale) (Mossakowski, 2014 ; Sariaslan et coll., 2016), elle reste extrêmement pertinente pour comprendre l’accès au soin et le cours de la maladie. En effet, plusieurs de ces facteurs peuvent être estimés comme favorisant la rechute en schizophrénie (Lecomte et coll., 2019), ou limitant l’accès au soin en général (Tzenios, 2019).
Par ailleurs, l’hypothèse de la causalité sociale semble plus adaptée pour expliquer l’émergence d’autres troubles de santé mentale comme la dépression, le trouble de personnalité antisocial ou la consommation de substances (Mossakowski, 2014). De plus, le lien entre la condition sociale et la consommation de substances tel qu’évoqué dans les travaux de Mossakowski (2014) pourrait aussi expliquer indirectement l’émergence et la rechute en schizophrénie, puisque ladite consommation est un facteur de risque non négligeable (Lecomte et coll., 2019).
La grande quantité et la dimension interreliée des différents déterminants sociaux de la santé limitent leur intégration dans des protocoles de recherche quantitatifs nécessitant donc de nouvelles méthodes afin de les prendre en compte. Le cadre offert par la théorie de l’espace social selon le sociologue français Pierre Bourdieu (Bourdieu, 1979, 1980) offre 4 axes fondamentaux (capital social, économique, culturel et symbolique) définissant la position d’un individu dans sa société. Ces axes peuvent être utilisés afin d’intégrer de nombreuses variables à l’étude de l’influence des déterminants sociaux de la santé dans des protocoles de recherche biomédicaux. L’utilisation d’analyses factorielles permettrait d’intégrer ces différentes dimensions tout en conservant le poids de chaque mesure dans le score final généré pour chaque participant. Nous avons utilisé une méthode similaire pour générer un score de genre composite en utilisant les données de la Biobanque Signature (Cipriani et coll., 2024). Cette méthode pourrait donc être prometteuse et permettre d’inclure plusieurs mesures composites de déterminants de la santé tout en conservant une puissance statistique suffisante. Un projet est actuellement en développement dans la Biobanque Signature en ce sens.
La Biobanque Signature dans le cadre RDoC et/ou HiTOP
Les résultats présentés ici restent cependant basés sur l’approche catégorielle de classification de la psychopathologie. L’émergence de nouveaux protocoles incluant des approches nouvelles et innovantes, telles que le RDoc ou le HiTOP, nécessite un niveau de collaboration supplémentaire ainsi que des méthodes de travail innovantes afin de se détacher du cadre catégoriel dominant (Cuthbert, 2014 ; Michelini et coll., 2021). Plusieurs enjeux majeurs se présentent, que ce soit à travers la sélection de mesures adéquates, les méthodes d’analyses statistiques ou bien encore le recrutement de participants (Stanton et coll., 2020). La traduction de ces approches et protocoles innovants dans le domaine clinique impose aussi un défi majeur nécessitant une réflexion profonde afin d’en assurer l’intérêt et les méthodes adéquates pour effectuer une potentielle transition (Michelini et coll., 2021).
Les différents projets et articles scientifiques issus de la Biobanque Signature apportent leur pierre d’angle à l’édifice du développement de ces approches alternatives. Notamment à travers l’étude des relations entre différents marqueurs biologiques et les symptômes (Cantave et coll., 2022 ; Potvin et coll., 2020), l’étude des mécanismes pouvant expliquer le lien entre marqueurs périphériques de l’inflammation et les symptômes dépressifs (Dion-Albert et coll., 2022), l’étude de profils de comorbidité (Lecomte et coll., 2020) ou bien encore le lien entre les expériences adverses à l’enfance et les symptômes vécus (Geoffrion et coll., 2022 ; Laliberté et coll., 2020). Bien que le cadre théorique de la Biobanque ne corresponde pas complètement à ceux proposés par les approches RDoC ou HiTOP, les résultats obtenus semblent à même d’être adaptés pour y correspondre.
Malgré certaines limites, la Biobanque Signature est donc un cadre intéressant pour développer ces nouvelles méthodes d’étude et approches à travers la richesse de ses mesures et profils cliniques. Enfin, les résultats obtenus par la Biobanque peuvent offrir des pistes de recherche importantes concernant l’effet des traitements, mais aussi du rôle du soutien par les pairs par exemple (Pelletier et coll., 2020), en faisant donc un espace pertinent pour des recherches cliniques ou bien encore afin d’adapter les services offerts aux patients.
Limites
La Biobanque Signature présente néanmoins quelques limitations. Tout d’abord le contexte des urgences psychiatriques ne permet pas d’étudier les déterminants du développement des troubles de santé mentale, bien que nous puissions avoir une vision à moyen terme de l’évolution de ces troubles. De plus, les mesures de symptômes restent quelque peu limitées, car parfois peu spécifiques (p. ex. PSQ) et n’englobent pas la totalité des symptômes potentiellement expérimentés. Ces limites peuvent néanmoins être contrebalancées par l’accès aux données clinico-administratives des patients permettant l’ajout de mesures additionnelles. Un projet en cours essaie notamment d’utiliser les données disponibles dans les dossiers administratifs des patients pour générer des scores sur l’échelle PSYRATS mesurant les symptômes positifs dans les troubles psychotiques.
Une autre limite à considérer concerne les diagnostics tels que posés par les psychiatres à l’urgence. En effet, ces diagnostics, bien que posés par des professionnels compétents, ne sont pas basés sur une échelle validée telle que la SCID-5 par exemple. Cet enjeu se superpose avec le sujet de l’hétérogénéité diagnostique tel que présenté plus tôt et résulte en l’identification d’un sous-groupe de patients de la Biobanque Signature présentant un changement de leur diagnostic principal à travers les différents temps de mesure (article en préparation). Cette fluctuation temporelle des diagnostics fait donc grandement écho avec les problèmes justifiant l’émergence des approches RDoC et HiTOP. Afin d’aller plus loin et de répondre à ces enjeux, un projet de recherche est en cours de préparation afin de clarifier l’évolution de ces diagnostics chez les patients. Un des objectifs de ce sous-projet et d’identifier la possibilité d’ancrer les données de symptômes disponibles dans la Biobanque dans le cadre HiTOP ou, à minima, d’identifier un ancrage diagnostic stable chez ces patients.
Enfin, les données biologiques de la Biobanque Signature ne considèrent que les marqueurs périphériques, et ne permettent donc que difficilement d’étendre l’impact des découvertes à la neurobiologie du système nerveux central. Cette limite a poussé certains chercheurs à utiliser des approches originales via l’étude de modèles animaux en parallèle (Dion-Albert et coll., 2022). La nécessité de combler ces lacunes a donc incité la Biobanque à s’allier avec d’autres biobanques en santé mentale (centres de recherche CERVO et Douglas) afin de développer une collaboration permettant d’enrichir les compétences, la portée des travaux et créer un nouveau pôle d’excellence en recherche en santé mentale, unique au Québec.
Conclusion
Malgré quelques limitations, la Biobanque Signature offre une richesse majeure pour l’étude de la psychopathologie de l’urgence au rétablissement. Elle se trouve à la pointe de la recherche en santé mentale, et avec des données psychosociales riches et variées elle contribue grandement à l’évolution des connaissances dans ce domaine complexe et changeant qu’est la psychiatrie.
Parties annexes
Remerciements
Les auteurs tiennent à remercier chaleureusement les participants de la Biobanque Signature sans qui ce projet n’aurait jamais pu avoir vu le jour. Ils tiennent aussi à remercier les organismes subventionnaires ayant permis à ce projet de voir le jour.
Bibliographie
- Alegría, M., NeMoyer, A., Falgàs Bagué, I., Wang, Y. et Alvarez, K. (2018). Social Determinants of Mental Health : Where We Are and Where We Need to Go. Current Psychiatry Reports, 20(11), 95. https://doi.org/10.1007/s11920-018-0969-9
- Allsopp, K., Read, J., Corcoran, R. et Kinderman, P. (2019). Heterogeneity in psychiatric diagnostic classification. Psychiatry Research, 279(April), 15-22. https://doi.org/10.1016/j.psychres.2019.07.005
- American Psychiatric Association. (2000). Diagnostic and Statistical Manual of Mental Disorders, Fourth Edition, Text Revision (DSM-IV-TR) (Vol. 1). American Psychiatric Association. https://doi.org/10.1176/appi.books.9780890423349
- American Psychiatric Association. (2013). Diagnostic and Statistical Manual of Mental Disorders 5. American Psychiatric Association. https://doi.org/10.1176/appi.books.9780890425596
- American Psychiatric Association. (2022). Diagnostic and Statistical Manual of Mental Disorders 5-TR. American Psychiatric Association Publishing. https://doi.org/10.1176/appi.books.9780890425787
- Bourdieu, P. (1979). Les trois états du capital culturel. Actes de La Recherche En Sciences Sociales, 30(1), 3-6. https://doi.org/10.3406/arss.1979.2654
- Bourdieu, P. (1980). Le capital social. Actes de La Recherche En Sciences Sociales, 32, 2-3. www.persee.fr/doc/arss_0335-5322_1980_num_31_1_2069
- Cantave, C. Y., Ouellet-Morin, I., Giguère, C. É., Lupien, S. J., Juster, R. P., Geoffrion, S. et Marin, M. F. (2022). The Association of Childhood Maltreatment, Sex, and Hair Cortisol Concentrations with Trajectories of Depressive and Anxious Symptoms among Adult Psychiatric Inpatients. Psychosomatic Medicine, 84(1), 20-28. https://doi.org/10.1097/PSY.0000000000001016
- Cipriani, E. A., Giguère, C.-É., Samson-Daoust, E., Cotocea, I. et Juster, R.-P. (2022). Comment mesurer indirectement le genre en recherche sur les humains ? https://ssaquebec.ca/wp-content/uploads/2022/06/VD30006_Comment_creer_score_composite_genre-livrableSSA_2-3.pdf
- Cipriani, E., Samson-Daoust, E., Giguère, C.-E., Kerr, P., Lepage, C. et Juster, R.-P. (2024). A step-by-step and data-driven guide to index gender in psychiatry. PLOS ONE, 19(1), e0296880. https://doi.org/10.1371/journal.pone.0296880
- Cohen, C. I. et Marino, L. (2013). Racial and Ethnic Differences in the Prevalence of Psychotic Symptoms in the General Population. Psychiatric Services, 64(11), 1103-1109. https://doi.org/10.1176/appi.ps.201200348
- Crossley, N. A., Alliende, L. M., Czepielewski, L. S., Aceituno, D., Castañeda, C. P., Diaz, C., Iruretagoyena, B., Mena, C., Mena, C., Ramirez-Mahaluf, J. P., Tepper, A., Vasquez, J., Fonseca, L., Machado, V., Hernández, C. E., Vargas-Upegui, C., Gomez-Cruz, G., Kobayashi-Romero, L. F., Moncada-Habib, T., … Gadelha, A. (2022). The enduring gap in educational attainment in schizophrenia according to the past 50 years of published research : a systematic review and meta-analysis. The Lancet Psychiatry, 9(7), 565-573. https://doi.org/10.1016/S2215-0366(22)00121-3
- Cuthbert, B. N. (2014). The RDoC framework : Facilitating transition from ICD/DSM to dimensional approaches that integrate neuroscience and psychopathology. World Psychiatry, 13(1), 28-35. https://doi.org/10.1002/wps.20087
- D’cruz, M. M. et Chaturvedi, S. K. (2022). Sociodemographic and cultural determinants of mood disorders. Current Opinion in Psychiatry, 35(1), 38-44. https://doi.org/10.1097/YCO.0000000000000766
- Dellazizzo, L., Potvin, S., Giguère, C. É., Berwald, M., Dugré, J. R. et Dumais, A. (2017). The psychometric properties of the Life History of Aggression evaluated in patients from a psychiatric emergency setting. Psychiatry Research, 257(January), 485-489. https://doi.org/10.1016/j.psychres.2017.08.031
- DeYoung, C. G., Chmielewski, M., Clark, L. A., Condon, D. M., Kotov, R., Krueger, R. F., Lynam, D. R., Markon, K. E., Miller, J. D., Mullins-Sweatt, S. N., Samuel, D. B., Sellbom, M., South, S. C., Thomas, K. M., Watson, D., Watts, A. L., Widiger, T. A. et Wright, A. G. C. (2022). The distinction between symptoms and traits in the Hierarchical Taxonomy of Psychopathology (HiTOP). Journal of Personality, 90(1), 20-33. https://doi.org/10.1111/jopy.12593
- Dion-Albert, L., Cadoret, A., Doney, E., Kaufmann, F. N., Dudek, K. A., Daigle, B., Parise, L. F., Cathomas, F., Samba, N., Hudson, N., Lebel, M., Aardema, F., Ait Bentaleb, L., Beauchamp, J., Bendahmane, H., Benoit, E., Bergeron, L., Bertone, A., Bertrand, N., … Menard, C. (2022). Vascular and blood-brain barrier-related changes underlie stress responses and resilience in female mice and depression in human tissue. Nature Communications, 13(1), 1-18. https://doi.org/10.1038/s41467-021-27604-x
- Dugré, J. R., Giguére, C.-É., Percie du Sert, O., Potvin, S. et Dumais, A. (2019). The Psychometric Properties of a Short UPPS-P Impulsive Behavior Scale Among Psychiatric Patients Evaluated in an Emergency Setting. Frontiers in Psychiatry, 10(MAR), 1-9. https://doi.org/10.3389/fpsyt.2019.00139
- Ermakov, E. A., Melamud, M. M., Buneva, V. N. et Ivanova, S. A. (2022). Immune System Abnormalities in Schizophrenia : An Integrative View and Translational Perspectives. Frontiers in Psychiatry, 13(April), 1-21. https://doi.org/10.3389/fpsyt.2022.880568
- Faber, S. C., Khanna Roy, A., Michaels, T. I. et Williams, M. T. (2023). The weaponization of medicine : Early psychosis in the Black community and the need for racially informed mental healthcare. Frontiers in Psychiatry, 14(2). https://doi.org/10.3389/fpsyt.2023.1098292
- Feczko, E., Miranda-Dominguez, O., Marr, M., Graham, A. M., Nigg, J. T. et Fair, D. A. (2019). The Heterogeneity Problem : Approaches to Identify Psychiatric Subtypes. Trends in Cognitive Sciences, 23(7), 584-601. https://doi.org/10.1016/j.tics.2019.03.009
- Gejman, P. V., Sanders, A. R. et Duan, J. (2010). The role of genetics in the etiology of schizophrenia. Psychiatric Clinics of North America, 33(1), 35-66. https://doi.org/10.1016/j.psc.2009.12.003
- Geoffrion, S., Nolet, K., Giguère, C.-É., Lecomte, T., Potvin, S., Lupien, S. et Marin, M.-F. (2022). Psychosocial Profiles of Patients Admitted to Psychiatric Emergency Services : Results from the Signature Biobank Project. The Canadian Journal of Psychiatry, 67(5), 380-390. https://doi.org/10.1177/07067437211018793
- Giguère, C.-É., Potvin, S. et The Signature Consortium. (2017). The Drug Abuse Screening Test preserves its excellent psychometric properties in psychiatric patients evaluated in an emergency setting. Addictive Behaviors, 64, 165-170. https://doi.org/10.1016/j.addbeh.2016.08.042
- Grant, B. F., Goldstein, R. B., Chou, S. P., Huang, B., Stinson, F. S., Dawson, D. A., Saha, T. D., Smith, S. M., Pulay, A. J., Pickering, R. P., Ruan, W. J. et Compton, W. M. (2009). Sociodemographic and psychopathologic predictors of first incidence of DSM-IV substance use, mood and anxiety disorders : Results from the Wave 2 National Epidemiologic Survey on Alcohol and Related Conditions. Molecular Psychiatry, 14(11), 1051-1066. https://doi.org/10.1038/mp.2008.41
- Hoehne, A., Giguère, C.-E., Herba, C. M. et Labelle, R. (2021). Assessing Functioning across Common Mental Disorders in Psychiatric Emergency Patients : Results from the WHODAS-2. The Canadian Journal of Psychiatry, 66(12), 1085-1093. https://doi.org/10.1177/0706743720981200
- Insel, T., Cuthbert, B., Garvey, M., Heinssen, R., Pine, D. S., Quinn, K., Sanislow, C. et Wang, P. (2010). Research domain criteria (RDoC) : toward a new classification framework for research on mental disorders. The American Journal of Psychiatry, 167(7), 748-751. https://doi.org/10.1176/appi.ajp.2010.09091379
- Jargin, S. V. (2011). Some aspects of psychiatry in Russia. International Journal of Culture and Mental Health, 4(2), 116-120. https://doi.org/10.1080/17542863.2010.519485
- Jester, D. J., Thomas, M. L., Sturm, E. T., Harvey, P. D., Keshavan, M., Davis, B. J., Saxena, S., Tampi, R., Leutwyler, H., Compton, M. T., Palmer, B. W. et Jeste, D. V. (2023). Review of Major Social Determinants of Health in Schizophrenia-Spectrum Psychotic Disorders : I. Clinical Outcomes. Schizophrenia Bulletin, 1-34. https://doi.org/10.1093/schbul/sbad023
- Kalman, J. L., Burkhardt, G., Adorjan, K., Barton, B. B., De Jonge, S., Eser-Valeri, D., Falter-Wagner, C. M., Heilbronner, U., Jobst, A., Keeser, D., Koenig, C., Koller, G., Koutsouleris, N., Kurz, C., Landgraf, D., Merz, K., Musil, R., Nelson, A. M., Padberg, F., … Schulte, E. C. (2022). Biobanking in everyday clinical practice in psychiatry–The Munich Mental Health Biobank. Frontiers in Psychiatry, 13(July), 1-10. https://doi.org/10.3389/fpsyt.2022.934640
- Kendell, R. E. (1974). The Stability of Psychiatric Diagnoses. British Journal of Psychiatry, 124(581), 352-356. https://doi.org/10.1192/bjp.124.4.352
- Kerr, P., Le Page, C., Giguère, C.-É., Marin, M.-F., Trudel-Fitzgerald, C., Romain, A. J., Taschereau-Dumouchel, V., Ouellet-Morin, I., Lecomte, T., Potvin, S., Geoffrion, S., Sasseville, M., Caihol, L., Lipp, O., Pelletier, J.-F., Dumais, A., Lesage, A., Labelle, R., Lavoie, M., … Consortium, S. (2024). The Signature Biobank : A longitudinal biopsychosocial repository of psychiatric emergency patients. Psychiatry Research, 332, 115718. https://doi.org/10.1016/j.psychres.2024.115718
- Kirschbaum, C., Tietze, A., Skoluda, N. et Dettenborn, L. (2009). Hair as a retrospective calendar of cortisol production–Increased cortisol incorporation into hair in the third trimester of pregnancy. Psychoneuroendocrinology, 34(1), 32-37. https://doi.org/10.1016/j.psyneuen.2008.08.024
- Kotov, R., Krueger, R. F., Watson, D., Achenbach, T. M., Althoff, R. R., Bagby, R. M., Brown, T. A., Carpenter, W. T., Caspi, A., Clark, L. A., Eaton, N. R., Forbes, M. K., Forbush, K. T., Goldberg, D., Hasin, D., Hyman, S. E., Ivanova, M. Y., Lynam, D. R., Markon, K., … Zimmerman, M. (2017). The Hierarchical Taxonomy of Psychopathology (HiTOP) : A dimensional alternative to traditional nosologies. Journal of Abnormal Psychology, 126(4), 454-477. https://doi.org/10.1037/abn0000258
- Laliberté, V., Giguère, C. E., Potvin, S. et Lesage, A. (2020). Berkson’s bias in biobank sampling in a specialised mental health care setting : a comparative cross-sectional study. BMJ Open, 10(7), e035088. https://doi.org/10.1136/bmjopen-2019-035088
- Lecomte, T., Giguère, C.-É., Cloutier, B. et Potvin, S. (2020). Comorbidity Profiles of Psychotic Patients in Emergency Psychiatry. Journal of Dual Diagnosis, 16(2), 260-270. https://doi.org/10.1080/15504263.2020.1713425
- Lecomte, T., Potvin, S., Samson, C., Francoeur, A., Hache-Labelle, C., Gagné, S., Boucher, J., Bouchard, M. et Mueser, K. T. (2019). Predicting and preventing symptom onset and relapse in schizophrenia–A metareview of current empirical evidence. Journal of Abnormal Psychology, 128(8), 840-854. https://doi.org/10.1037/abn0000447
- Leray, E., Camara, A., Drapier, D., Riou, F., Bougeant, N., Pelissolo, A., Lloyd, K. R., Bellamy, V., Roelandt, J. L. et Millet, B. (2011). Prevalence, characteristics and comorbidities of anxiety disorders in France : Results from the “Mental Health in General Population” Survey (MHGP). European Psychiatry, 26(6), 339-345. https://doi.org/10.1016/j.eurpsy.2009.12.001
- Lupien, S. J., Sasseville, M., François, N., Giguère, C. E., Boissonneault, J., Plusquellec, P., Godbout, R., Xiong, L., Potvin, S., Kouassi, E. et Lesage, A. (2017). The DSM5/RDoC debate on the future of mental health research : implication for studies on human stress and presentation of the signature bank. Stress, 20(1), 95-111. https://doi.org/10.1080/10253890.2017.1286324
- Mcgee, M. (2012). Neurodiversity. Contexts, 11(3), 12-13. https://doi.org/10.1177/1536504212456175
- Michelini, G., Palumbo, I. M., DeYoung, C. G., Latzman, R. D. et Kotov, R. (2021). Linking RDoC and HiTOP : A new interface for advancing psychiatric nosology and neuroscience. Clinical Psychology Review, 86(March), 102025. https://doi.org/10.1016/j.cpr.2021.102025
- Mossakowski, K. N. (2014). Social Causation and Social Selection. In The Wiley-Blackwell Encyclopedia of Health, Illness, Behavior, and Society (pp. 2154-2160). John Wiley & Sons, Ltd. https://doi.org/10.1002/9781118410868.wbehibs262
- National Institutes of Mental Health. (2008). National Institute of Mental Health Strategic Plan. https://www.hsdl.org/?view&did=755067
- Ouellet-Morin, I., Laurin, M., Robitaille, M.-P., Brendgen, M., Lupien, S. J., Boivin, M. et Vitaro, F. (2016). Validation of an adapted procedure to collect hair for cortisol determination in adolescents. Psychoneuroendocrinology, 70, 58-62. https://doi.org/10.1016/j.psyneuen.2016.05.002
- Pelletier, J. F., Houle, J., Goulet, M. H., Juster, R. P., Giguère, C. É., Bordet, J., Hénault, I., Lesage, A., de Benedictis, L., Denis, F. et Ng, R. (2020). Online and recovery-oriented support groups facilitated by peer support workers in times of COVID-19 : Protocol for a feasibility pre-post study. JMIR Research Protocols, 9(12). https://doi.org/10.2196/22500
- Potvin, S., Mahrouche, L., Assaf, R., Chicoine, M., Giguère, C.-É., Furtos, A. et Godbout, R. (2020). Peripheral Endogenous Cannabinoid Levels Are Increased in Schizophrenia Patients Evaluated in a Psychiatric Emergency Setting. Frontiers in Psychiatry, 11(June), 1-10. https://doi.org/10.3389/fpsyt.2020.00628
- Sariaslan, A., Fazel, S., D’Onofrio, B. M., Långström, N., Larsson, H., Bergen, S. E., Kuja-Halkola, R. et Lichtenstein, P. (2016). Schizophrenia and subsequent neighborhood deprivation : revisiting the social drift hypothesis using population, twin and molecular genetic data. Translational Psychiatry, 6(5), e796–e796. https://doi.org/10.1038/tp.2016.62
- Schwartz, R. C. et Blankenship, D. M. (2014). Racial disparities in psychotic disorder diagnosis : A review of empirical literature. World Journal of Psychiatry, 4(4), 133. https://doi.org/10.5498/wjp.v4.i4.133
- Sfera, A. (2013). Can psychiatry be misused again ? Frontiers in Psychiatry, 4(SEP), 10-11. https://doi.org/10.3389/fpsyt.2013.00101
- Simamonika, P. (2019). La revitalisation urbaine des quartiers défavorisés de l’île de Montréal à travers le programme de revitalisation urbaine intégrée : Une étude de cas de la démarche d’Hochelaga-Maisonneuve [Université de Montréal]. https://doi.org//1866/23683
- Stanton, K., McDonnell, C. G., Hayden, E. P. et Watson, D. (2020). Transdiagnostic approaches to psychopathology measurement : Recommendations for measure selection, data analysis, and participant recruitment. Journal of Abnormal Psychology, 129(1), 21-28. https://doi.org/10.1037/abn0000464
- Statistique Canada. (2017). Hochelaga [Circonscription électorale fédérale], Québec et Canada [Pays] (tableau). Profil du recensement, Recensement de 2016, produit no 98-316-X2016001 au catalogue de Statistique Canada. https://www12.statcan.gc.ca/census-recensement/2016/dp-pd/prof/index.cfm?Lang=F
- Statistique Canada. (2023a). Profil du recensement, Recensement de la population de 2021, produit no 98-316-X2021001 au catalogue de Statistique Canada.
- Statistique Canada. (2023 b). Tableau 11-10-0239-01 Revenu des particuliers selon le groupe d’âge, le sexe et la source de revenu, Canada, Québec. 2012 à 2020. https://doi.org/10.25318/1110023901
- Tandon, R., Keshavan, M. S. et Nasrallah, H. A. (2008). Schizophrenia, “Just the Facts” What we know in 2008. 2. Epidemiology and etiology. Schizophrenia Research, 102(1-3), 1-18. https://doi.org/10.1016/j.schres.2008.04.011
- Tzenios, N. (2019). The Determinants of Access to Healthcare : A Review of Individual, Structural, and Systemic Factors. Journal of Humanities and Applied Science Research, 2(1), 1-14. https://journals.sagescience.org/index.php/JHASR/article/view/23
- Velthorst, E., Fett, A.-K. J., Reichenberg, A., Perlman, G., van Os, J., Bromet, E. J. et Kotov, R. (2017). The 20-Year Longitudinal Trajectories of Social Functioning in Individuals With Psychotic Disorders. The American Journal of Psychiatry, 174(11), 1075-1085. https://doi.org/10.1176/appi.ajp.2016.15111419
- World Health Organization (WHO). (2004). ICD-10 : international statistical classification of diseases and related health problems : tenth revision (2nd ed). World Health Organization. https://apps.who.int/iris/handle/10665/42980
Liste des figures
Schéma 1
Représentation visuelle du protocole suivi par les participants à la Biobanque Signature tirée de Kerr et coll. (2024)
Après avoir donné leur consentement à l’urgence (T1), les participants ont répondu à un ensemble de questionnaires et ont offert des échantillons de sang et salive conservés à -80 °C ainsi que des cheveux conservés au noir à température pièce. Ils ont ensuite été invités à suivre la même procédure à 3 autres reprises : à la sortie de l’hôpital (T2), lors du suivi en clinique externe (T3) puis 12 mois après le premier temps de mesure (T4).
Liste des tableaux
Tableau 1
Distribution du groupe de patients en fonction des catégories sociodémographiques
Tableau 2
Comparaisons de plusieurs variables sociodémographiques en fonction des différentes catégories diagnostiques
Note : * = p < 0,05, ** = p < 0,01, *** = p < 0,001. + = Union libre est défini comme 2 personnes vivant ensemble en tant que couple sans être légalement mariées. Les lettres indiquent une distribution similaire entre les groupes. L’absence totale de lettre sur une ligne indique une distribution similaire entre les groupes sur la même ligne.
Tableau 3
Comparaisons de l’âge et du revenu annuel personnel en fonction de la catégorie diagnostique